不妊治療部門
受精から着床までの受精卵の発生の様子
★第1段階(第0日目)
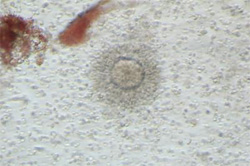
排卵直後の卵子
排卵直前に採取された卵子は、培養液の中で精子と出会い受精します。
この頃の卵子は顆粒膜細胞に包まれた状態で存在しています。
★第2段階(第1~2日目)
受精した卵は卵子の遺伝子と精子の遺伝子それぞれを持った2個の前核が確認できます。
それが融合し、受精卵の遺伝子となり、細胞分裂が始まります。
その後どんどん細胞数を増やしていきます。
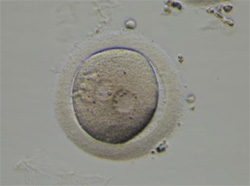
前核期
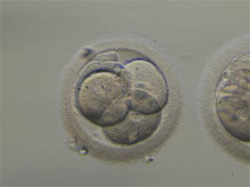
4細胞期
★第3段階(第3~5日目)
分割した細胞はだんだん融合し始め、桑実胚、胚盤胞へと変化していきます。
このころ受精卵を子宮内に戻しますが、まだ子宮内膜に付着しないで、子宮内を浮遊している状態です。
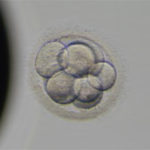
8細胞期
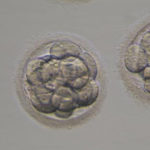
桑実胚
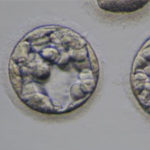
胚盤胞
★第4段階(第6日目~)
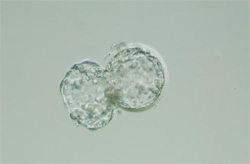
脱出中の胚盤胞
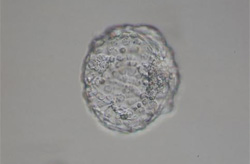
脱出した胚盤胞
各部屋の紹介
★採卵室
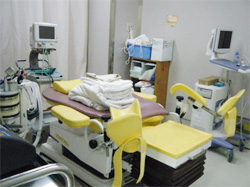 ここで排卵直前の卵胞から卵子を採取します。また胚移植もこの部屋で行います。採卵、胚移植後はこの部屋でしばらく安静にして必要な方は病室で休んだ後、先生の診察後に帰宅できます。卵は紫外線に弱いので、採卵・胚移植の時にはできるだけ灯りを抑えた状態で作業を行います。部屋には患者さんが少しでもリラックスしていただけるようにBGMをかけています。
ここで排卵直前の卵胞から卵子を採取します。また胚移植もこの部屋で行います。採卵、胚移植後はこの部屋でしばらく安静にして必要な方は病室で休んだ後、先生の診察後に帰宅できます。卵は紫外線に弱いので、採卵・胚移植の時にはできるだけ灯りを抑えた状態で作業を行います。部屋には患者さんが少しでもリラックスしていただけるようにBGMをかけています。
★採精室
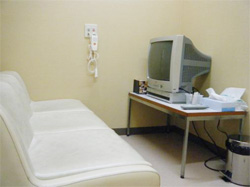 ここで精液を採取していただきます。
ここで精液を採取していただきます。
採取後は壁にあるパスボックスに採精カップを提出します。
このパスボックスは隣の培養室に繋がっているため、顔を合わせることなく精液の提出ができます。
★培養室・クリーンベンチ
 採卵室の隣の部屋が培養室です。ここでは受精卵の培養や体外受精、顕微授精などの処理を行います。採卵や胚移植の時にすぐに移動ができるように扉一枚で繋がっています。卵子や精子、受精卵を取り扱う培養室内は手術室並のクリーンな空気を保っています。
採卵室の隣の部屋が培養室です。ここでは受精卵の培養や体外受精、顕微授精などの処理を行います。採卵や胚移植の時にすぐに移動ができるように扉一枚で繋がっています。卵子や精子、受精卵を取り扱う培養室内は手術室並のクリーンな空気を保っています。
卵や受精卵はとてもデリケートで、汚れや寒さや光が苦手です。培養室は手術室並の空気の清浄性がありますが、実際卵を扱う作業台はクリーンベンチといってエアーカーテンで仕切られたもっときれいな空間を作る機器の中で作業を行っています。また作業台の温度を温かく保つことで顕微鏡下での操作中や観察中に培養液の温度が下がるのを防ぎます。操作中は室内を暗くすることで光の影響をできるだけ少なくしています。
★インキュベーター
 卵や受精卵は本来体の中で育っていくもの。体内は大気中と違って酸素濃度は低く、二酸化炭素濃度は高くなっています。高濃度の酸素は卵にとって悪影響を及ぼします。そこで卵や受精卵はガス濃度を体内に近い状態にコントロールされたインキュベーター内で培養されます。
卵や受精卵は本来体の中で育っていくもの。体内は大気中と違って酸素濃度は低く、二酸化炭素濃度は高くなっています。高濃度の酸素は卵にとって悪影響を及ぼします。そこで卵や受精卵はガス濃度を体内に近い状態にコントロールされたインキュベーター内で培養されます。
実際の業務について
★精液検査・処理
提出された精液中の精子濃度や運動率を測定します。
その後体外受精のために培養液で洗浄処理を行い、成熟したより運動率の良い精子を選別していきます。
この操作によって精子は受精しやすい状態に変化していきます。
★体外受精・顕微授精
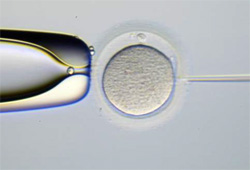
顕微授精
どちらも卵子を体内から取り出して、精子と受精させ、発生した受精卵を再び体内に戻す方法です。
2つの方法は受精の仕方が違っていて、体外受精は卵子と精子を一緒に培養して自然に受精をさせます。顕微授精は卵子に一つの精子をピペットで注入して授精させる方法です。
精子の量や運動性によってこの2つの方法を使い分けています。
★胚移植
体外受精や顕微授精で発生した育ちのいい受精卵を子宮内に戻すことです。4~8分割までで移植することを初期胚移植、胚盤胞まで育てた胚を移植することを胚盤胞移植といいます。それぞれの利点としては、初期胚移植は発生の早い段階で体内に戻すことで体外培養時間を短くし、培養による受精卵への影響を少なくすることです。また培養途中で発育が止まってしまい胚移植自体キャンセルになる確率が低くなります。胚盤胞移植はたくさんできたもののうち胚盤胞まで成長できたより選別された受精卵を戻すことで、初期胚移植よりも着床率が上がります。また自然妊娠では第4日目以降に卵管から子宮内に移動してくるので、同じタイミングに子宮内に戻せることで初期胚を子宮に戻すよりも自然な状態に近いといわれています。
★アシステッドハッチング
受精卵は子宮内膜に着床するとき、卵の殻の様な透明帯という膜から脱出して内膜に接着、着床します。受精卵の透明帯を胚移植前に人工的に薄くし、脱出しやすくしてあげる処理のことです。良好胚を何度か移植しても妊娠しない患者さんや凍結融解を行い、透明帯が硬くなったと考えられる胚に対して実施しています。
★凍結保存・融解胚移植

凍結保存用液体窒素タンク
たくさん卵子が採れて、よく育った受精卵が余った場合、または子宮の内膜の状態が良くなく、採卵周期に胚移植ができない場合など受精卵を凍結保存しておくことで別の周期に融解し、移植することができます。








